


| |
||||
   |
|
||||||||||||||||
|
|
Efficacité des lettres envoyées aux femmes de l'île du Cap-Breton qui n'ont pas passé le test de PAP récemment Résumé En Nouvelle-Écosse, et particulièrement à l'île du Cap-Breton, le taux d'incidence du cancer du col utérin et le taux de mortalité liée à cette maladie sont élevés. Une lettre a été envoyée à l'île du Cap-Breton à 15 691 femmes qui n'avaient jamais passé le test de dépistage et à 6 995 femmes qui l'avaient passé à une fréquence inférieure à celle recommandée pour les inviter à se soumettre à un test de PAP. Le groupe témoin était constitué de 61 510 non testées et de 32 996 femmes sous-testées de la partie continentale de la Nouvelle-Écosse à qui on n'avait pas expédié de lettre. Pour réaliser cette étude de cohortes, nous avons couplé la base de données des numéros d'assurance-maladie provinciale et le registre provincial de cytologie (RPC). Un lien a été établi entre le fait d'avoir passé un test de PAP et le fait d'avoir reçu une lettre (RC = 1,64), d'avoir été sous-testée plutôt que non testée auparavant (RC = 1,85), d'être jeune et d'avoir des revenus plus élevés (RC = 1,13). Après la réception d'une lettre, les femmes autochtones, les Noires vivant dans des communautés mixtes, les Acadiennes et les femmes en milieu rural affichaient des taux de dépistage similaires à celui des autres femmes. Les taux d'anomalie détectée étaient plus élevés chez les femmes non testées auparavant que chez les femmes sous-testées (RC = 1,62), ce qui indique qu'il faut augmenter la détection et le traitement précoces pour prévenir le cancer invasif. Bien qu'une seule lettre ait augmenté les taux de dépistage au moyen du test de PAP, des interventions multiples et continues sont nécessaires pour améliorer encore davantage ces taux. Mots clés : coût; dépistage; envoi de lettre; évaluation; intervention, test de PAP; test de Papanicolaou Introduction L'île du Cap-Breton, comparativement à la partie continentale de la Nouvelle-Écosse, affiche des taux faibles de dépistage au moyen du test de Papanicolaou (test de PAP) et des taux élevés d'incidence du cancer du col utérin et de mortalité liée à cette maladie. La Nouvelle-Écosse a déjà enregistré des taux élevés de cancer du col utérin par rapport à ceux du Canada (figure 1)1. La participation de toutes les femmes admissibles à un dépistage de qualité régulier au moyen du test de PAP est reconnue comme le moyen le plus efficace de réduire les taux d'incidence du cancer du col utérin invasif et les taux de mortalité qui lui sont associés. En 1991, la Nouvelle-Écosse a instauré un programme organisé de dépistage du cancer du col utérin comme le recommandent de nombreux rapports canadiens2 - 4. Au milieu des années 90, on a entrepris une étude cas-témoins des antécédents de dépistage par test de PAP de toutes les femmes de la Nouvelle-Écosse chez qui un diagnostic de cancer du col utérin invasif avait été posé. Cette étude des échecs du dépistage a révélé que la majorité des cas de cancer invasif étaient des femmes qui, au moment du diagnostic, n'avaient jamais passé le test de dépistage ou s'y étaient soumises moins souvent que prévu5. En 1997, le Gynaecological Cancer Screening Program (GCSP) de la Nouvelle-Écosse a reçu une aide financière du Fonds pour la santé de la population de Santé Canada pour une intervention de dépistage en plusieurs volets effectuée par test de PAP à l'île du Cap-Breton6. Dans le cadre de ce projet de trois ans, une lettre a été envoyée à toutes les femmes de l'île du Cap-Breton qui n'avaient jamais subi le test de dépistage («non testées») ou qui l'avaient passé à une fréquence inférieure à celle recommandée («sous-testées»). Dans cette lettre, on les invitait à consulter leur médecin ou à se rendre dans une clinique pour se soumettre au test de PAP. Le présent article fait état des résultats de l'évaluation de l'intervention par envoi de lettres («intervention»). Les lettres d'invitation expédiées aux femmes ont connu un succès variable7 - 14. À ces lettres se sont parfois ajoutées des mesures de renforcement comme des questionnaires7, des rendez-vous10, des campagnes médiatiques11 et des messages pour influencer le comportement13. Aucune étude n'a ciblé la population générale : une lettre personnalisée a été envoyée aux femmes non testées ou sous-testées, et les femmes ayant passé récemment un test de PAP ont donc été exclues. La force de l'étude de la Nouvelle-Écosse réside dans le couplage des données du registre provincial de cytologie (RPC), qui existe depuis longtemps, et du fichier des numéros d'assurance-maladie (NAM) pour identifier les femmes non testées et sous-testées et leur faire parvenir une lettre personnalisée. Le RPC et le fichier des NAM fonctionnent avec le même identificateur personnel. Maritime Medical Care (MMC) est une entreprise privée sans but lucratif qui administre le paiement des demandes de remboursement des médecins et l'enregistrement du NAM de toute personne couverte par le régime public universel d'assurance soins médicaux et hospitalisation de la Nouvelle-Écosse. Le RPC, dont la responsabilité incombe au GCSP, contient des données sur tous les tests de PAP effectués en Nouvelle-Écosse depuis janvier 1988. Méthodologie Détermination des sujets à l'étude et de leur situation à l'égard du dépistage Avec l'accord du ministère de la Santé de la Nouvelle-Écosse, le MMC a recensé 360 587 femmes de 18 ans et plus qui possédaient un NAM provincial et habitaient la Nouvelle-Écosse entre juin 1998 et avril 1999. Les 61 929 femmes vivant sur l'île du Cap-Breton représentaient 17,2 % de cette population. La tranche d'âge pour l'intervention et son évaluation était conforme aux lignes directrices provinciales relatives au dépistage15. La base de données de MMC est reconnue comme une source fiable pour identifier les femmes qui habitent la province. MMC élimine chaque semaine de ses fichiers le NAM des personnes décédées en se servant du registre électronique des décès du Bureau de l'état civil. Les noms sont aussi retirés si les personnes ne renouvellent pas leur carte d'assurance-maladie lorsqu'on les avise qu'elle vient à expiration. L'exactitude de la base de données des NAM est confirmée par le fait que le recensement de 1996 de Statistique Canada indique un nombre comparable (360 450) de Néo-Écossaises âgées de 18 ans et plus. MMC a couplé la base de données des NAM et celle du RPC pour déterminer la situation à l'égard du dépistage de toutes les femmes de la Nouvelle-Écosse. On a défini les femmes non testées comme celles pour qui aucun test de PAP n'avait été enregistré dans le RPC de janvier 1988 jusqu'à la date d'envoi de leur lettre. Les femmes sous-testées étaient celles dont un test de PAP ou plus avait été enregistré entre janvier 1988 et décembre 1994, mais aucun, de janvier 1995 jusqu'à la date d'envoi de leur lettre. Les femmes testées avaient passé un test de PAP ou plus entre 1995 et la date d'envoi des lettres. Une lettre a été envoyée aux femmes de l'île du Cap-Breton non testées (15 691) et sous-testées (6 995). Les femmes non testées (61 510) et sous-testées (32 999) de la partie continentale de la Nouvelle-Écosse constituaient les témoins et, par conséquent, n'ont pas reçu de lettre (figure 2). La date à laquelle une lettre aurait été envoyée à une femme si elle avait fait partie du groupe d'intervention a été utilisée pour définir la situation à l'égard du dépistage des femmes du groupe témoin. L'âge des témoins a été utilisé comme variable de substitution pour déterminer cette date (tableau 1). Durant la validation des données effectuée avant leur analyse, un groupe témoin a été ajouté lorsque nous avons constaté que 1 218 femmes non testées et sous-testées de l'île du Cap-Breton âgées de 34, 54, 55 et 64 ans n'avaient jamais reçu de lettre. Cet essai accidentel non prévu a servi à valider les résultats de l'étude principale. Nous avons effectué un suivi dans le RPC de toutes les femmes pour déterminer si elles avaient passé un test de PAP subséquent, que nous avons défini comme le premier test de PAP effectué dans les six mois suivant la date d'envoi de la lettre, ou la date fixée selon l'âge chez les femmes du groupe témoin. |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
FIGURE 1 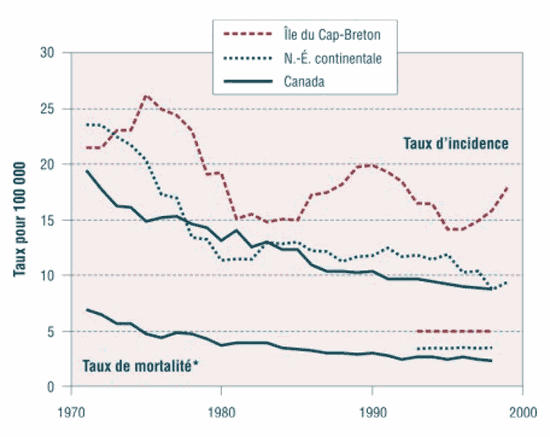
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Envoi des lettres MMC a envoyé six séries de lettres selon le groupe d'âge des femmes. La taille des groupes d'âge a été établie de façon que le surplus de travail pour les médecins et les laboratoires résultant de l'envoi des lettres soit réparti dans le temps. La première série de lettres a été envoyée en juin 1998 aux femmes sous-testées et non testées de 25, 45, 65 et 85 ans de l'île du Cap-Breton. Cet envoi a permis de mesurer la réponse, c'est-à-dire le nombre de tests de PAP subséquents effectués selon l'âge, et de planifier l'envoi des lettres restantes. Les lettres étaient adressées aux femmes et leur demandaient de prendre rendez-vous avec leur médecin de famille ou dans un centre qui offre le test de PAP. Une brochure d'information au sujet du test de PAP accompagnait la lettre. Une enveloppe préaffranchie et une carte-réponse détachable étaient incluses pour que les femmes puissent indiquer la raison pour laquelle elles croyaient ne pas avoir besoin d'un test de PAP, poser des questions ou faire connaître leurs inquiétudes. Si une femme avait des questions au sujet du test de PAP ou de la lettre, celle-ci l'informait qu'elle pouvait communiquer avec son médecin ou une infirmière hygiéniste ou appeler au numéro sans frais fourni. La lettre était signée par le directeur médical du GCSP et le président de l'association médicale de la province. La lettre était rédigée uniquement en anglais; une évaluation des besoins avait permis de déterminer qu'une lettre en français ou dans une autre langue n'était pas nécessaire à l'île du Cap-Breton. Les renseignements obtenus à la suite de l'envoi de la première série de lettres, en juin 1998, indiquaient que l'hystérectomie était une raison fréquemment mentionnée pour ne pas subir un test de PAP. Par conséquent, pour les cinq envois ultérieurs, échelonnés de novembre 1998 à avril 1999, aucune lettre n'a été envoyée aux femmes qui avaient subi une hystérectomie totale, qu'on a pu identifier par couplage avec les demandes de remboursement des médecins de la province présentées entre avril 1988 et la date d'envoi des lettres, ou celles dont le dossier indiquant une hystérectomie était disponible avant 1988. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Étapes de validation Après l'envoi de la première série de lettres, nous avons communiqué par téléphone avec 197 femmes à qui nous avions envoyé une lettre, mais qui n'avaient pas passé le test de PAP dans les six mois suivants afin de nous assurer qu'elles avaient bien reçu la lettre et compris son contenu. Après l'envoi par la poste de toutes les lettres, MMC a retourné au GCSP, pour l'analyse des données, un dossier contenant l'identité des 360 587 femmes. Nous avons vérifié les dates d'envoi en comparant la date d'oblitération des timbres sur les lettres retournées au GCSP à la date d'envoi des lettres indiquée dans la base de données du MMC. Nous avons tabulé les données contenues sur les cartes-réponses détachables reçues. Afin de vérifier que l'âge représentait une bonne variable de substitution pour la date d'envoi, nous avons construit un tableau des groupes d'âge selon la date d'envoi. Comme un certain temps s'écoule avant que les résultats du test de PAP ne parviennent au RPC, en novembre 1999, avant l'analyse des données, nous avons effectué une nouvelle vérification des antécédents de dépistage dans la base de données du RPC. Nous avons assigné un nouveau code aux femmes indiquant qu'elles avaient été testées si elles avaient passé un test de PAP après le 1er janvier 1995 et avant la date d'envoi de leur lettre, ou la date d'envoi de substitution pour les témoins. Résultats de l'étude et mesure des covariables Le principal résultat, ou variable dépendante étudiée, était le test de PAP effectué à la suite de la réception d'une lettre. La détection d'anomalies des cellules cervicales lors d'un test de PAP subséquent constituait un résultat secondaire. Nous avons défini l'anomalie comme un résultat de test de PAP assorti d'un code autre que négatif ou insatisfaisant dans le RPC. Le but du dépistage gynécologique est la détection précoce d'anomalies cellulaires afin de permettre un traitement précoce et d'empêcher le développement de tumeurs malignes invasives. Par conséquent, l'accroissement des taux de dépistage et la prise en compte de tout changement dans les taux de détection des anomalies sont deux aspects importants de l'évaluation d'une intervention de dépistage. Le coût de l'intervention a été calculé pour chaque test de PAP subséquent effectué et chaque anomalie détectée. Nous avons examiné les prédicteurs des résultats. Comme nous l'avons mentionné précédemment, la situation à l'égard du dépistage antérieur a été définie par rapport à la date d'envoi des lettres (tableau 1). Nous avons calculé l'âge des femmes en date du 31 décembre 1997 grâce à la date de naissance fournie par MMC. Les codes postaux fournis par MMC étaient classés comme se situant en zone urbaine ou rurale par Postes Canada. Nous nous sommes servis des tables de conversion de Statistique Canada pour coupler les codes postaux aux secteurs de dénombrement (SD) utilisés pendant le recensement. Nous avons ensuite relié ces SD aux données du recensement de 1996 de Statistique Canada afin d'obtenir pour chaque femme des données démographiques sur la collectivité. Le recours à des variables de substitution écologiques introduit un biais conservatif lors de l'analyse : les associations de covariables existantes peuvent être sous-estimées lorsque des données agrégées des SD sont utilisées comme variables de substitution pour des données concernant chaque femme16,17. Comme le revenu familial médian dans les réserves autochtones n'était pas inclus dans les rapports du recensement de 1996, le revenu moyen des femmes de 15 ans et plus dans un SD a été utilisé. Nous avons établi trois plages de revenu de façon à trouver un nombre à peu près égal de Néo-Écossaises dans chaque groupe (£ 12 500 $ par année pour les femmes à faible revenu, > 12 500 $ à 17 500 $, pour celles à revenu moyen et ³ 17 500 $, pour celles à revenu élevé). Les études ont révélé que le taux de dépistage du cancer du col utérin était faible chez les Noires et les femmes autochtones18,19. La population autochtone de la Nouvelle-Écosse est fortement concentrée dans quelques réserves. Au moins les deux tiers de la population habitant les SD des réserves étaient des Autochtones, alors qu'aucun autre SD n'en comprenait plus de un tiers. Ainsi, dans notre étude, une femme était considérée membre d'une communauté autochtone si elle habitait une communauté où la population autochtone était majoritaire. Bien que la population de la Nouvelle-Écosse compte plus de Noirs que d'Autochtones, les Noirs sont plus dispersés. Aucun SD de l'île du Cap-Breton ne comprenait plus de 15 % de résidents noirs. Une femme était codée comme étant membre d'une collectivité mixte si son SD renfermait au moins 10 % de Noirs, et elle était classée comme provenant d'une communauté francophone si la langue maternelle d'au moins 50 % des résidents de son SD était le français. Nous avons employé des tableaux croisés bidimensionnels et des variables chi carré dans les analyses univariées. Nous nous sommes servis de la régression logistique pour décrire les associations multivariées. Dans l'ensemble de la province, la base de données de MMC ne renfermait pas le code postal de 4 025 femmes (1,1 %). Au moyen des données sur les congés des hôpitaux de la province d'avril 1992 à mars 1998, nous avons identifié 8 663 Néo-Écossaises qui avaient subi une hystérectomie. Nous avons exclu des analyses de régression les femmes qui avaient subi une hystérectomie et celles dont le code postal était absent. Résultats Étapes de validation D'après les résultats de l'enquête téléphonique menée auprès des 197 femmes choisies au hasard après l'envoi de la première série de lettres, les femmes contactées avaient bien compris le contenu de la lettre, et peu d'entre elles s'inquiétaient de son intention. Les femmes estimaient que la lettre était une très bonne idée pour les autres femmes, mais qu'elles-mêmes étaient trop occupées pour passer un test de PAP, n'aimaient pas se soumettre à ce test ou jugeaient qu'elles n'en avaient pas besoin. Pour vérifier que l'âge était une bonne variable de substitution pour déterminer la date d'envoi, nous avons préparé un tableau des groupes d'âge selon la date d'envoi des lettres pour les femmes sous-testées et non testées de l'île du Cap-Breton. Le degré de concordance atteignait 99,8 % (tableau 1). Nous avons utilisé la date d'oblitération des timbres pour vérifier les dates de mise à la poste fournies par MMC. Les lettres ont en fait été postées jusqu'à neuf jours après la date fournie par MMC. Par conséquent, nous avons corrigé les dates de dépôt à la poste de MMC avant de procéder à l'analyse des données. Sur les 22 686 lettres mises à la poste, 594 réponses (2,6 %) ont indiqué que la femme avait déménagé ou que l'adresse était inexacte, et 38 réponses (0,2 %) ont révélé que la femme était décédée. Aucune limite d'âge supérieure n'avait été fixée pour l'envoi, de sorte que de nombreuses femmes âgées ont reçu une lettre. Parmi les femmes à qui MMC avait expédié une lettre, 125 ont été classées dans l'étude finale comme ayant été testées à l'île du Cap-Breton (37), ou comme ayant été testées (50), sous-testées (13) ou non testées (25) dans la partie continentale de la province. Nous avons éliminé ces femmes de l'analyse des tests de PAP subséquents. MMC a probablement envoyé une lettre aux 37 femmes testées de l'île du Cap-Breton parce qu'il n'avait pas reçu tous les résultats du test de PAP à temps avant le couplage et la mise à la poste. Les femmes de la partie continentale de la province avaient probablement déménagé de l'île du Cap-Breton entre le moment où elles figuraient sur la liste des résidentes de l'île du Cap-Breton de MMC et la date où MMC a soumis les données de l'étude pour analyse. Tests de PAP subséquents Le tableau 2 présente les taux de dépistage subséquent par test de PAP selon les caractéristiques démographiques. Les femmes qui ont reçu une lettre ont été plus nombreuses à obtenir un test de PAP (rapport des cotes [RC] = 1,64) que celles qui n'en ont pas reçu (tableau 3). Les femmes non testées auparavant ont été moins nombreuses que les femmes sous-testées auparavant à passer un test de PAP (RC = 1,85). Les taux de dépistage subséquent étaient inversement corrélés à l'âge. Le taux de dépistage subséquent était plus élevé chez les femmes vivant dans une collectivité et dont le revenu était supérieur à 17 500 $ (RC = 1,13). Aucun lien statistiquement significatif n'a été établi entre, d'une part, la langue, l'origine ethnique et la vie en milieu urbain ou rural et, d'autre part, la probabilité de passer un test de PAP subséquent. L'analyse de sensibilité a montré que le retrait de l'étude des sujets qui avaient subi une hystérectomie totale avait un effet négligeable sur les rapports des cotes à l'analyse multivariée. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
À l'aide de la carte-réponse détachable, les femmes ont indiqué les raisons pour lesquelles elles n'ont pas passé le test de PAP après avoir reçu la lettre. Au total, 648 femmes (2,9 %) ont déclaré avoir subi une hystérectomie. Certaines d'entres elles ont indiqué qu'elles ignoraient si elles devaient passer ou non un test de PAP; nous n'avons pas pu déterminer si elles avaient subi une hystérectomie totale ou partielle. Cent soixante-seize femmes (0,8 %) ont indiqué avoir passé un test de PAP récemment; pour 150 d'entre elles (85 %), les résultats du test figuraient au RPC. D'autres réponses ont été reçues : 47 femmes disaient être trop âgées; 24 femmes étaient atteintes de déficiences trop importantes (p. ex., maladie d'Alzheimer, sclérose en plaques, déficience intellectuelle), vivaient dans une maison de soins ou auraient besoin d'une anesthésie générale; neuf femmes n'avaient jamais été actives sur le plan sexuel; et trois femmes n'avaient pas de médecin de famille. Le retrait de ces femmes de l'analyse entraînait une hausse de 0,06 % du taux de dépistage subséquent à l'île du Cap-Breton chez les femmes sous-testées et non testées. Comme le retrait n'avait que peu d'impact et que nous n'avons pas pu identifier de sujets équivalents sur le continent, nous n'avons pas retenu ces femmes pour l'analyse. De nombreuses femmes ont précisé qu'elles prévoyaient passer un test de PAP. Certaines femmes se sont soumises au test de PAP plus de six mois après avoir reçu la lettre. Pour 22 686 lettres envoyées, seulement quatre réponses contenaient des commentaires négatifs et 29 exprimaient des remerciements. Taux d'anomalie au dépistage Le but du dépistage est la détection et le traitement précoces des anomalies cellulaires afin de prévenir le développement de tumeurs invasives. Par conséquent, pour évaluer de manière exhaustive l'effet de l'intervention, il faut tenir compte non seulement de l'augmentation du taux de dépistage, mais aussi des différences au chapitre de la détection des anomalies. Le tableau 4 présente les taux d'anomalie au dépistage subséquent chez les femmes qui étaient auparavant non testées, sous-testées et testées. Parmi les Néo-Écossaises, les résultats anormaux au test étaient significativement plus fréquents chez les femmes testées (RC = 1,61) et non testées (RC = 1,62) par rapport aux femmes sous-testées, chez les femmes de moins de 40 ans par rapport à celles de 40 à 59 ans (RC = 1,74), chez les femmes à faible revenu (RC = 1,80) et chez celles habitant en milieu rural (RC = 1,48) (tableau 5). Le risque d'anomalie au test était abaissé chez les femmes vivant dans une région majoritairement francophone (RC = 2,91). L'intervention a augmenté le taux d'anomalie au test de PAP (RC = 1,31), mais non de manière statistiquement significative (p = 0,26). |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Analyse coûts-avantages Le taux de dépistage subséquent chez les femmes non testées ou sous-testées auparavant était de 4,6 % chez les femmes habitant la partie continentale de la Nouvelle-Écosse. Le taux enregistré chez les femmes de l'île du Cap-Breton qui ont reçu une lettre était de 6,9 %. Ainsi, 508 femmes de l'île du Cap-Breton difficiles à joindre ont passé un test de PAP après avoir reçu la lettre. Il s'agit d'estimations prudentes, car dans le passé, les taux de dépistage à l'île du Cap-Breton étaient plus faibles que ceux enregistrés dans la partie continentale de la province. Le coût de chaque test de PAP a été estimé à 27,91 $ pour les tests normaux et à 31,68 $ pour les tests anormaux; les frottis anormaux sont examinés par un anatomopathologiste, ce qui augmente les coûts. Le coût total de l'intervention (couplage des bases de données, envoi postal, papeterie, réception des cartes-réponses détachables ainsi que travail supplémentaire pour les médecins et le laboratoire occasionné par les tests additionnels) a été estimé à 69 497 $, ou 2,42 $ par lettre. Le coût par lettre serait inférieur si on expédiait une lettre à toutes les femmes non testées et sous-testées de la province et que les envois se faisaient de façon continue. Les coûts additionnels pour la colposcopie et le traitement n'ont pas été calculés. L'intervention coûte moins de 140 $ pour chaque test de PAP additionnel effectué, ou 6 950 $ par anomalie détectée de manière précoce par le dépistage, étant donné que 1,94 % des frottis étaient anormaux. Analyse Le plan d'étude de référence pour l'évaluation d'une intervention est l'essai comparatif randomisé. Il était impossible de procéder à une intervention par lettres à double insu avec groupe placebo. Les femmes auraient su si elles avaient reçu ou non une lettre les invitant à passer un test de PAP. Par ailleurs, un essai randomisé sans insu était possible. Cependant, on ne pouvait pas évaluer la contamination résultant des discussions qu'auraient pu avoir les femmes ayant reçu une lettre avec celles n'en ayant pas reçu ou avec leur médecin, qui aurait eu pour patientes des femmes du groupe d'intervention et du groupe témoin. Par conséquent, nous avons défini la cohorte sur des bases géographiques. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
La cohorte d'intervention et la cohorte témoin ont été choisies de façon que les résultats de l'étude fournissent une estimation prudente des différences réelles. Dans le passé, les femmes de l'île du Cap-Breton, endroit où l'intervention a été réalisée, étaient moins nombreuses que les femmes de la partie continentale de la province à passer un test de dépistage. Aussi, les différences observées entre la réponse des femmes de l'île du Cap-Breton recevant une lettre leur demandant de passer un test de PAP et le taux observé chez les femmes du continent n'ayant pas reçu de lettre représentent probablement une sous-estimation de l'impact réel de l'intervention. Les résultats de l'étude ont été validés par un «essai accidentel» imprévu. Contrairement au plan de l'étude, les femmes non testées et sous-testées de l'île du Cap-Breton âgées de 34, 54, 55 et 64 ans n'ont pas reçu de lettre. Lorsque le taux de dépistage subséquent chez ces femmes a été comparé à celui observé chez les femmes de l'île du Cap-Breton qui avaient reçu une lettre, les résultats étaient essentiellement les mêmes que ceux de la première comparaison avec les femmes de la partie continentale à qui on n'avait pas expédié de lettre (tableau 3). Nous avons comparé les résultats de l'étude à ceux signalés dans d'autres régions géographiques. La hausse du dépistage chez les femmes sous-testées et non testées de l'île du Cap-Breton qui ont reçu une lettre était d'une ampleur comparable à celle enregistrée dans d'autres régions7,11,13,14. Comme d'autres études, l'étude de la Nouvelle-Écosse a révélé que le nombre de tests subséquents effectués est inversement corrélé à l'âge, est plus grand chez les femmes sous-testées que chez les femmes non testées et augmente de pair avec le revenu. Une comparaison plus poussée n'est pas simple pour nombre de raisons, notamment, des différences dans les groupes d'âge7,9 - 11; l'inclusion de femmes ayant subi une hystérectomie7,9,11,13 ou non10,12,14; et les méthodes pour déterminer les antécédents de test de PAP (p. ex., registres centraux7,14, bases de données d'une Health Maintenance Organization9, registres d'exercice des médecins10, auto-déclarations12 et réclamations d'assurance-maladie13). Par ailleurs, la définition des femmes non testées et sous-testées varie7,10,13; dans certaines études, on envoie des invitations aux femmes sans tenir compte de leur situation à l'égard du dépistage11; et il existe des variations relativement à la durée du suivi de l'intervention7,10 - 14. Les aspects uniques de notre recherche consistent en l'inclusion d'une analyse de l'origine ethnique et de la langue de la collectivité ainsi que dans la détermination des facteurs associés aux taux d'anomalie au dépistage. Des taux de dépistage plus faibles ont été signalés en Amérique du Nord chez les femmes appartenant à des communautés noires et autochtones et chez les femmes dont la langue maternelle n'était pas la même que celle utilisée principalement dans les programmes de dépistage et dans les activités de promotion de ces programmes. Cependant, on se demandait toujours comment ces sous-groupes de femmes répondraient à une lettre personnelle formelle les invitant à passer un test de PAP. Nos résultats indiquent que les taux de dépistage subséquent chez ces sous-groupes sont similaires à ceux observés chez des femmes du même âge et du même niveau de revenu et dont les antécédents de dépistage sont les mêmes. Des anomalies ont été détectées plus fréquemment chez les femmes qui avaient reçu une lettre (RC = 1,31), bien que ce résultat ne soit pas statistiquement significatif. Les antécédents de dépistage (testée ou non testée par opposition à sous-testée), le jeune âge, un faible revenu et la résidence en milieu rural étaient tous des facteurs associés à un risque accru de détection d'une anomalie au dépistage. L'association entre le fait d'être testée et le taux élevé d'anomalie s'explique par le fait que tous les types de test de PAP étaient inclus dans l'analyse : diagnostic, suivi, dépistage chez les femmes symptomatiques et dépistage chez les femmes asymptomatiques. Lorsque d'autres facteurs étaient pris en compte, les femmes vivant dans des communautés autochtones et mixtes ne présentaient pas un taux significativement plus élevé d'anomalie au test. Nous ne nous attendions pas à trouver un taux d'anomalie significativement plus faible chez les femmes vivant dans des communautés francophones. Les communautés acadiennes pourraient avoir des choses à nous apprendre concernant la prévention du cancer du col utérin. Bien qu'il soit plus facile d'inciter les femmes sous-testées que les femmes non testées à se soumettre à un test de PAP au moyen d'une lettre d'invitation, les gains, sous l'angle d'une plus grande détection et de meilleures chances d'obtenir un traitement précoce afin de réduire le taux de maladie invasive, pourraient être plus importants chez les femmes non testées que chez les femmes sous-testées. Il faut recourir à différentes stratégies pour les deux groupes. Les femmes non testées doivent subir un premier examen de dépistage. En ce qui concerne les femmes qui font preuve de relâchement dans leurs habitudes de dépistage, il importe de déterminer l'intervalle le plus rentable entre les tests de PAP. La lettre envoyée à une reprise en Nouvelle-Écosse a eu certaines répercussions. Cependant, les lettres signées par le médecin des patientes se sont avérées plus efficaces que les lettres «anonymes»12. D'autres études ont montré que des bienfaits additionnels pouvaient être obtenus avec certaines mesures de renforcement9 - 11. D'autres types d'intervention (sensibilisation par les pairs, profils de pratique médicale, infirmières formées pour prélever l'échantillon pour le test de PAP) ont été élaborées et mises à l'essai à l'île du Cap-Breton après l'intervention au moyen des lettres; elles n'ont donc pas influé sur les résultats de l'intervention dont nous faisons état dans le présent document, mais pourraient améliorer davantage les taux de dépistage. L'activité de sensibilisation par les pairs dans les communautés autochtones représente toutefois une exception, car elle s'est déroulée en même temps que l'intervention. Cependant, le nombre de femmes contactées pendant la durée de l'activité en question était faible. La publicité entourant le projet de trois ans de Santé Canada pourrait avoir eu un certain impact, mais il était probablement peu important étant donné que chez les femmes de l'île du Cap-Breton qui avaient déjà passé un test de dépistage, le taux de dépistage subséquent (24,3 %) est demeuré plus faible que dans la partie continentale de la province (26,7 %). Les lettres ont été bien accueillies et jugées valables par les femmes de l'île du Cap-Breton, comme elles l'ont été ailleurs20. Ronco et coll.21 ont défini un programme organisé comme un programme dans lequel des invitations personnelles sont envoyées de façon régulière. En Finlande, des lettres de rappel sont expédiées tous les cinq ans aux femmes admissibles âgées entre 30 à 60 ans22. Les présents résultats fournissent des renseignements qui permettront de recourir davantage aux lettres d'invitation en combinaison avec d'autres interventions afin d'améliorer le dépistage au moyen du test de PAP au Canada et ailleurs. Les bons programmes de dépistage au moyen du test de PAP visent à déceler et à traiter efficacement les cas de lésions pré-invasives (c.-à-d. les cas anormaux)23. Nous savons que les taux de dépistage et les taux d'anomalie détectée au test aident à cibler les interventions de dépistage et, à l'inverse, peuvent justifier l'allongement de l'intervalle de dépistage chez les femmes dont le risque d'anomalie est faible. Il est possible de prévenir le cancer du col utérin si les lésions sont détectées tôt, mais une femme sur trois mourra de cette maladie si les lésions ne sont pas détectées et traitées au stade pré-invasif. Les auteurs croient que les coûts associés à l'envoi de lettres aux femmes non testées et sous-testées, idéalement signées par le médecin de chaque femme, sont justifiés par les vies que ces lettres permettent de sauver. Nous sommes également d'avis que des interventions multiples et continues, dont les lettres aux femmes, les profils de pratique médicale, la prestation des services par les infirmières et le recours à des éducateurs communautaires, sont nécessaires pour augmenter davantage les taux de dépistage chez les femmes difficiles à joindre de la Nouvelle-Écosse. Remerciements Les auteurs désirent souligner la contribution de Ralph Jackson, pour son aide avec les systèmes informatiques, Elaine Rankin, pour l'enquête téléphonique, Ethel Langille, pour l'analyse des coûts, et le personnel de Maritime Medical Care, qui a couplé la base de données du registre de cytologie à la base de données des numéros d'assurance-maladie provinciale, a expédié les lettres aux femmes non testées de l'île du Cap-Breton et a fourni une base de données aux auteurs pour l'analyse. Le ministère de la Santé de la Nouvelle-Écosse a fourni la base de données sur les hystérectomies pour que les auteurs puissent éliminer les femmes hystérectomisées des sujets à l'étude pour la période de 1992 à 1998. Le Fonds pour la santé de la population de Santé Canada a fourni une assistance financière au projet.
Coordonnées des auteurs Grace Johnston, School of Health Services Administration, Université Dalhousie et unité de surveillance et d'épidémiologie de Cancer Care Nova Scotia, Halifax (Nouvelle-Écosse) Canada Christopher Boyd, auparavant du registre des cas de cancer de la Nouvelle-Écosse et maintenant à l'unité de surveillance et d'épidémiologie de Cancer Care Nova Scotia, Halifax (Nouvelle-Écosse) Canada Margery MacIsaac, Janice Rhodes, Robert Grimshaw, Gynaecological Cancer Screening Program, Cancer Care Nova Scotia, Halifax (Nouvelle-Écosse) Canada Correspondance : Dre Grace Johnston, School of Health Services Administration, Université Dalhousie, 5599 Fenwick Street, Halifax (Nouvelle-Écosse) Canada B3H 1R2; télécopieur : (902) 494-6849; courriel : Grace.Johnston@cdha.nshealth.ca |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Dernière mise à jour : 2003-08-25 | |||