Liens de la barre de menu commune
Liens institutionnels
Maladies et affections
Santé et sécurité
Recherche et statistiques
Information
Boîte de recherche
Envoyer cette page
Programme canadien de surveillance des infections nosocomiales (PCSIN)

Liens rapides PCSIN
Surveillance des entérocoques résistants à la vancomycine (ERV) chez les patients hospitalisés dans des hôpitaux canadiens de soins de courte durée participant au PCSIN
Résultats pour l'année 2006
En 2006, cinquante hôpitaux sentinelles répartis dans neuf provinces canadiennes ont participé au projet de surveillance des entérocoques résistants à la vancomycine (ERV) du PCSIN et ont soumis des données sur les cas d'ERV « diagnostiqués pour la première fois » chez des patients hospitalisés.1 Les cas d'ERV visés par cette surveillance se limitaient aux cas d'ERV diagnostiqués pour la première fois dans l'un des hôpitaux sentinelles participant au PCSIN. N'étaient pas pris en compte les cas d'ERV déjà diagnostiqués dans d'autres hôpitaux sentinelles participant au PCSIN, les cas diagnostiqués dans les salles d'urgence, les cliniques ou autres services de consultation externe, et les cas ayant déjà reçu un diagnostic d'ERV qui ont été réadmis pour la même raison.
Les données utilisées en guise de dénominateur commun pour calculer les taux d'ERV (également soumises par les hôpitaux participants) comprenaient le nombre d'admissions de patients (n = 757 269) et le nombre de jours‑patients (n = 5 963 506).
En tout, 906 cultures positives de cas d'ERV diagnostiqués pour la première fois ont été répertoriées au cours du projet de surveillance de 2006. De ce nombre, 43 (4,8 %) ont été identifiées par des professionnels de la prévention des infections comme étant des cas d'infection à ERV et 863 (95,3 %) comme étant des cas de colonisation à ERV.
D'un point de vue démographique, 463 (51,1 %) de toutes les cultures positives (906) provenaient de patients de sexe masculin. Les données qui suivent représentent la ventilation par groupe d'âge des cas chez lesquels un ERV a été isolé : 8 (0,9 %) chez les moins de 18 ans, 25 (2,8 %) chez les 18 à 29 ans, 207 (22,8 %) chez les 30 à 59 ans, 374 (41,3 %) chez les 60 à 79 ans, et 292 (32,2 %) chez les plus de 80 ans. À l'échelle régionale, 270 (29,8 %) des cultures positives provenaient de l'Ouest du Canada, 590 (65,1 %) du Centre du Canada et 46 (5,1 %) de l'Est du Canada.
Le site d'acquisition de l'ERV était inconnu pour 35 (3,9 %) des 906 cultures positives. Quant aux autres cultures positives (n = 871) dont le site d'acquisition avait pu être déterminé, 838 (96,2 %) étaient associées à la prestation de soins en milieu hospitalier (ERV‑H), notamment dans des établissements de soins de courte durée, des unités de dialyse et des établissements de soins de longue durée, et 33 (3,8 %) déclarées comme étant d'origine communautaire (ERV‑C) Sur les (n=838) cultures positives associées à la prestation de soins de santé, 707 (84,4 %) provenaient d'hôpitaux participant au PCSIN, 106 (12,6 %) d'autres établissements de soins de courte durée, et 25 (3 %) d'établissements de soins de longue durée.
Taux d'incidence des ERV
Les taux d'incidence des ERV pour 2006 sont présentés au tableau 1.
Tableau 1. Taux d'incidence des ERV pour 1 000 admissions et 10 000 jours-patients, 2006
|
Taux pour 1 000 admissions |
Taux pour 10 000 jours-patients |
||||
Tous* |
Infections |
Colonisations |
Tous* |
Infections |
Colonisations |
|
Total |
1,2 |
0,06 |
1,14 |
1,52 |
0,07 |
1,45 |
* Inclut toutes les cultures positives des cas d'ERV diagnostiqués pour la première fois (infections et colonisations).
Figure 1. Taux d'incidence des ERV pour 1 000 admissions, de 1999 à 2006
Le taux d'incidence globale des ERV pour 1 000 admissions s'est abaissé significativement, passant de 1,32 (2005) à 1,2 pour 1 000 admissions. Ce taux demeure supérieur au taux d'incidence cumulée de 0,76 pour 1 000 admissions (toutes les cultures positives, de 1996 à 2006).
En 2006, le taux d'incidence des infections à ERV atteint 0,06 pour 1 000 admissions. Globalement, le taux d'incidence des infections à ERV pour 1 000 admissions est demeuré relativement stable, variant de 0,02 en 1999 à 0,06 en 2002, 2003 et 2006, avec une incidence cumulée de 0,04 (toutes les infections, de 1999 à 2006).
Quant au taux d'incidence des colonisations à ERV pour 1 000 admissions, il s'est abaissé légèrement, passant de 1,25 en 2005 à 1,14 en 2006; toutefois, ce taux reste supérieur au taux d'incidence cumulée de 0,71 (toutes les colonisations, de 1999 à 2006)
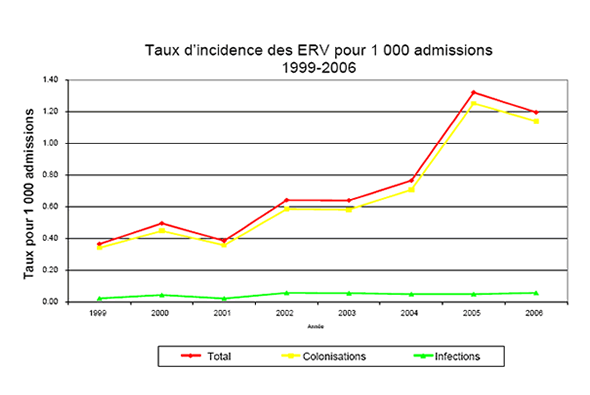
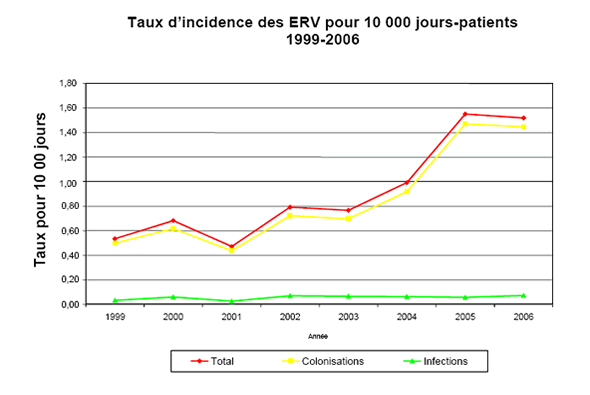
Figure 2. Taux d'incidence des ERV pour 10 000 jours-patients, de 1999 à 2006
Le taux d'incidence globale des ERV pour 10 000 jours-patients était de 1,52 en 2006, soit légèrement en deçà du taux de 1,55 déclaré en 2005. Le taux d'incidence globale demeure supérieur au taux d'incidence cumulée de 0,90 pour 10 000 jours-patients (toutes les cultures positives, de 1996 à 2006).
Globalement, le taux d'incidence des infections à ERV pour 10 000 jours‑patients est demeuré relativement stable, sa valeur étant de 0,03 en 2001 alors qu'elle est actuellement de 0,07 pour 2006, avec une incidence cumulée de 0,06 (toutes les infections, de1999 à 2006).
Le taux d'incidence des colonisations à ERV pour 10 000 jours-patients en 2006 (1,45) est légèrement en baisse par rapport à celui de 2005 (1,47); toutefois, il demeure supérieur au taux d'incidence cumulée de 0,90 (toutes les colonisations, de 1999 à 2006).
Une analyse des tendances a été effectuée afin de vérifier si les taux d'ERV avaient varié de façon significative depuis les huit dernières années (1999‑2006) et au cours des deux dernières années (2005 et 2006). Le nombre global de cas par année et les résultats du test du chi carré pour la tendance sont présentés au tableau 2.
Tableau 2
|
1999 |
2000 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
X2 |
Valeur p |
Total |
215 |
263 |
234 |
375 |
430 |
519 |
1 001 |
906 |
1 307,57 |
< ,0001 |
Total |
|
|
|
|
|
|
1001 |
906 |
4,73 |
0,03 |
Tableau 3. Taux d'incidence des ERV par région2
En 2006, les taux d'incidence des ERV (pour 1 000 admissions et 10 000 jours-patients) dans la région du Centre du Canada étaient supérieurs au taux national.
|
Taux pour 1 000 admissions |
Taux pour 10 000 jours-patients |
||||
Tous* |
Infections |
Colonisations |
Tous* |
Infections |
Colonisations |
|
Ouest |
0,87 |
,07 |
0,8 |
1,30 |
0,10 |
1,20 |
Centre |
1,59 |
0,05 |
1,54 |
1,86 |
0,06 |
1,79 |
Est |
0,61 |
0,04 |
0,57 |
0,64 |
0,04 |
0,59 |
Total |
1,20 |
0,06 |
1,14 |
1,52 |
0,07 |
1,45 |
* inclut toutes les cultures positives des cas d'ERV diagnostiqués pour la première fois (infections et colonisations).
Figure 3. Taux d'incidence des ERV pour 1 000 admissions, par région, de 1999 à 2006
Depuis 2003, les régions du Centre et de l'Est du Canada montrent toutes deux une tendance à la hausse de l'incidence des ERV pour 1 000 admissions.
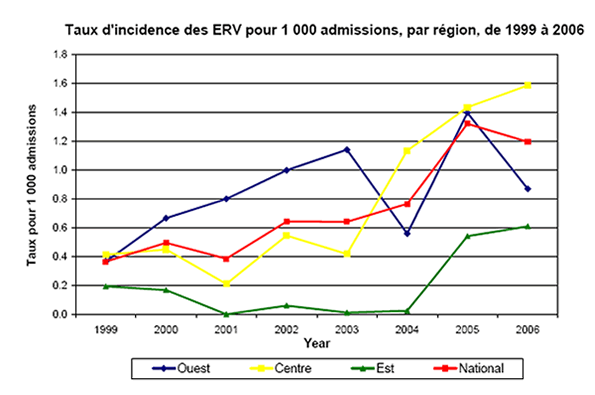
Figure 4. Taux d'incidence des ERV pour 10 000 jours-patients, par région, de 1999 à 2006
Depuis 2003, les régions du Centre et de l'Est du Canada affichent une tendance à la hausse de l'incidence des ERV pour 10 000 jours-patients
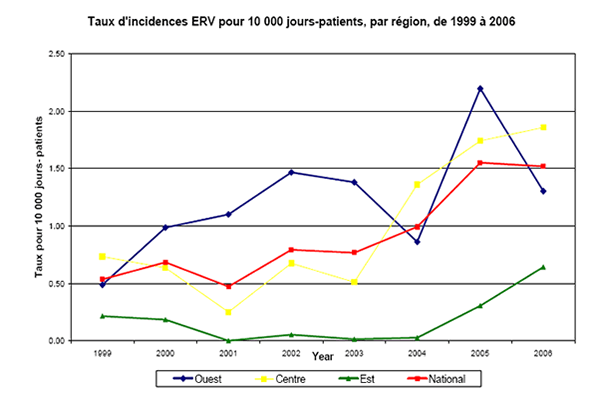
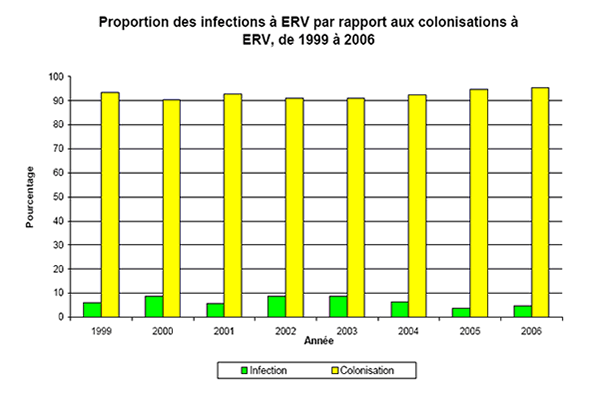
Figure 5. Infections et colonisations à ERV pour la période 1999-2006
Parmi toutes les cultures positives de cas diagnostiqués pour la première fois, la proportion représentant des infections à ERV a diminuée, passant de 8,8 % (2002) à 3,7 % (2005). En 2006, 4,75 % de toutes les cultures positives pour des ERV ont pu être associées à un site d'acquisition, soit un taux inférieur au taux cumulé d'infections de 5,88 % (toutes les infections, de 1999 à 2006).
Membres du Comité canadien d'épidémiologistes hospitaliers qui participent à la surveillance des entérocoques résistants à la vancomycine et leurs hôpitaux affiliés
Dre Pamela Kibsey, Victoria, (Colombie‑Britannique)
- Victoria General Hospital
- Royal Jubilee Hospital
Dre Elizabeth Bryce, Vancouver (Colombie‑Britannique)
- Vancouver General Hospital
- Richmond General Hospital
- University of British Columbia Hospital
- Lion's Gate Hospital
- Powell River Hospital
- St. Mary's Hospital
- Squamish Hospital
Dre Eva Thomas, Vancouver (Colombie‑Britannique)
- Children's and Women's Health Center
- Peter Lougheed Centre
- Rockyview General Hospital
- Foothills Hospital
- Alberta Children's Hospital
- University of Alberta Hospital
- Stollery Children's Hospital
- Royal University Hospital
- Health Sciences Centre,
- University of Manitoba, Pediatric Infectious Diseases
- St. Joseph's Health Care, London
- Children's Hospital of Western Ontario
- London Health Sciences Centre
- University Health Network
- Hôpital général de Toronto
- Toronto Western Hospital
- Princess Margaret Hospital
- Mount Sinai Hospital
- Sunnybrook Health Science Centre
- The Hospital for Sick Children
- Hamilton Health Sciences, McMaster Site
- Hamilton Health Sciences, Chedoke Site
- St Joseph's Healthcare, Hamilton
- Hamilton Health Sciences, Henderson Site
- Hamilton Health Sciences, General Site
- Hôpital d'Ottawa, Campus Civic
- Hôpital d'Ottawa, Campus général
- Hôpital d'Ottawa, Institut de cardiologie
- The Children's Hospital of Eastern Ontario
- Hôpital général de Kingston
- SMBD‑Jewish General Hospital, Montréal
- Hôpital de Montréal pour enfants du CUSM
- Hôpital Maisonneuve-Rosemont
- Hôpital Charles Lemoyne
- CHUS -Hôpital Fleurimont
- Hôtel-Dieu de Québec du CHUQ
- South East Regional Health Authority: The Moncton Hospital
- Queen Elizabeth II (QEII) Health Sciences Centre
- Halifax Infirmary
- Victoria General Hospital
- Rehabilitation Centre
- Édifice commémoratif des Anciens Combattants
- IWK Health Centre
- The General Hospital & Miller Centre Sites
- Janeway Site
- St. Clare Site
- Définition d'un cas d'ERV : tout patient chez lequel un isolat d'entérocoque d'une concentration inhibitrice minimale (CIM) de la vancomycine ≥ 8 ug/ml a été prélevé. E. gallinarum et E. casseliflavus ne sont pas inclus dans la définition des ERV.
- La région de l'Ouest englobe les hôpitaux participant au PCSIN situés en Colombie‑Britannique, en Alberta, en Saskatchewan et au Manitoba; la région du Centre regroupe les hôpitaux participant au PCSIN situés en Ontario et au Québec, et la région de l'Est, les hôpitaux participant au PCSIN situés à Terre‑Neuve et dans les Maritimes.
